Cholécystectomie
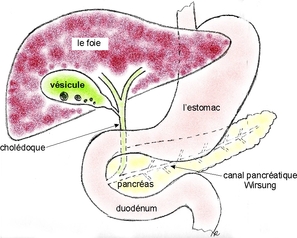
- Qu'est-ce que la vésicule biliaire?
La vésicule se vidange après les repas, pour faciliter la digestion des graisses.
- Qu'est-ce que la lithiase vésiculaire?
Il y a des facteurs favorisants pour la lithiase vésiculaire: âge de plus de 40 ans, sexe féminin, surpoids, alimentation hyper calorique, grossesse, diabète. Il existe aussi des conditions particulières, comme la lithiase vésiculaire dans l’anémie hémolytique.
Les calculs biliaires peuvent se bloquer aux différents niveaux:
- dans le canal cystique provoquant des crises douloureuses abdominales;
- dans la voie biliaire entrainant une jaunisse et/ou une pancréatite (inflammation du pancréas).
Le tableau clinique typique de la lithiase vésiculaire consiste en crises douloureuses fortes, soutenus, de haut abdomen, souvent nocturnes, après un repas riche en aliments grasses, associées par nausées et vomissements.
La lithiase vésiculaire peut entrainer une infection de la vésicule, la cholécystite aiguë, qui nécessite une prise en charge chirurgicale rapide. La cholécystite aiguë peut se compliquer par péritonite, perforation de la vésicule ou abcès.
Une autre complication de la lithiase vésiculaire est la transformation cancéreuse.
A partir du moment que la lithiase vésiculaire devient symptomatique, l'intervention chirurgicale (la cholécystectomie) est indiquée.
- Quelles sont les examens nécessaires pour le diagnostic de la lithiase biliaire?
scanner: pour la suspicion de migration cholédocienne, infection etc.;
IRM (Imagerie par Résonance Magnétique nucléaire): pour la suspicion de lithiase du cholédoque;
écho-endoscopie: pour la suspicion de lithiase du cholédoque;
CPRE (Cholangio-Pancréatographie Rétrograde Endoscopique): pour le diagnostic et le traitement de la lithiase du cholédoque.
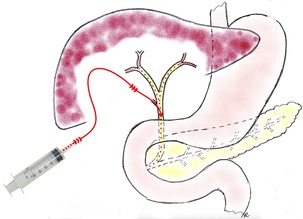
- Qu'est-ce que la cholécystectomie?
En cas de difficulté sous coelioscopie, l’intervention peut "se convertir" en chirurgie ouverte. Le taux de conversion est variable; il est plus élevé en cas de vésicule compliquée (cholécystite aiguë, migration des calculs dans le cholédoque etc.). La conversion de la cœlioscopie en chirurgie ouverte n'est pas une complication mais un changement de la "stratégie" opératoire.
L'intervention de cholécystectomie commence par dissection, ligature et section du canal et de l’artère cystique. Ensuite, la vésicule est complétement libérée de son lit hépatique. Pendant l'intervention une radiographie des voies biliaires (cholangiographie) est pratiquée pour le diagnostic d'un éventuel calcul du cholédoque.
Le traitement de la lithiase du cholédoque peut être pratiquée sous cœlioscopie, sous endoscopie (par les confrères gastro entérologues) ou peut nécessiter la conversion en chirurgie ouverte. La mise en place d'un drain dans le cholédoque (drain de Kehr ou trans cystique) est parfois nécessaire.
La vésicule est sortie à travers d'un orifice de trocart qui, parfois, doit être agrandi. La vésicule est envoyée à l'examen anatomo-pathologique.
- Quels sont les risques et les complications de la cholécystectomie?
- réaction à l’anesthésie (allergie, autre réactions indésirables aux médicaments etc.);
- blessure (plaie) des vaisseaux (avec hémorragie);
- blessure du foie ou des organes voisins (estomac, duodénum, intestin grêle, colon);
- blessure (plaie) du cholédoque;
- embolie gazeuse (secondaire au pneumopéritoine au CO2).
- hémorragie (saignement);
- fuite biliaire (fistule ou biliome);
- péritonite secondaire à une blessure de l'intestin non reconnue pendant l’opération;
- infection de la plaie opératoire ou intra péritonéale (abcès, péritonite);
- complications générales, pulmonaires et/ou cardiaque;
- maladie thromboembolique veineuse.
- La cholécystectomie en ambulatoire
Il y a donc quelques conditions médicales et sociales qui doivent être remplies:
- pas de suspicion clinique de lithiase (calcul) du cholédoque (voie biliaire principale): épisode d’ictère, fièvre, frissons, urines foncées;
- pas de signes cliniques de cholécystite aiguë: forte douleurs du haut abdomen, persistantes, fièvre, défense abdominale (contraction douloureuse des muscles de la paroi abdominale spontanée ou à la palpation);
- bilan hépatique normal;
- parois vésiculaires fines et voies biliaires intra- et extra-hépatiques non dilatées à l'échographie;
- il n'y a pas de comorbidités importantes (ASA 1, 2, 3 stable);
- le patient ne vie pas seul;
- le patient habite sur une rayon de 20-30 km (une demi heure de route au maximum);
- le patient a les moyens (téléphone, portable) et la capacité de contacter rapidement le médecin, l'ambulance et/ou le service d'urgence.
- Quel est le chemin clinique pour la cholécystectomie en ambulatoire ?
- Consultation chirurgicale avec (ré)évaluation de l’état clinique, du bilan sanguin et de l’échographie; des examens supplémentaires (IRM, scanner, consultation d'un autre spécialiste (cardiologue, diabétologue etc.)) peuvent être demandes. A la fin de la consultation on propose et on fixe une date pour l'intervention. Un RDV pour la consultation anesthésique sera aussi fixé. Une prescription pour les soins pré- et post-opératoires est donnée au patient. Ensuite le patient est pris en charge à l'accueil de la clinique pour réserver la chambre; une feuille de pré admission est délivrée.
- Consultation anesthésique (consultation sur le site Hôpital Prive Arras Les Bonnettes): l'anesthésiste confirmera la possibilité de réalisation de l'intervention en ambulatoire.
- Pré admission (la veille de l'intervention): le patient prendra un douche avec une solution antiseptique; à partir de minuit le patient reste à jeun.
- Admission dans la clinique se fait vers 7h15 au 1-er étage de la clinique. Le patient est hospitalisé dans sa chambre dans le Service de Chirurgie Ambulatoire et sera préparé pour l'intervention.
- L'intervention: à priori, l'intervention sera réalisée vers 8h00. La duré de l'intervention est d'environ une heure; ensuite, le patient passera 1-2 heures dans la Salle de Surveillance Post-Interventionnelle (SSPI).
- Surveillance dans le Service de Chirurgie Ambulatoire: surveillance de la tension artérielle et des pulsations; lever du patient à H+2 ou H+3 (H: heure de sortie de SSPI); boisson à H+3; alimentation (bouillon, yaourt, compote) à H+4; médication (prévention des vomissements, antalgiques); ablation du drain à H+4.
- Sortie: à priori vers 19h30 après vérification de la diurèse et des pansements, vérification de la douleur sur une échelle visuelle, vérification de la prescription pour les soins/médication post-opératoires. La sortie est autorisée après la visite du chirurgien. S'il y a des effets indésirables (vomissements, douleurs importantes, difficultés pour uriner, instabilité de la tension artérielle etc.) et/ou le chirurgien considère que l'intervention avait était difficile, le patient sera hospitalisé pour quelques jours.
- Le lendemain de l'intervention la secrétaire appellera le patient pour confirmer si: il y a une bonne tolérance digestive; il y a une bonne diurèse; le niveau de la douleur; le statut des pansements/plaies opératoires.
- Pour toutes les urgences (malaise, fièvre, ictère, douleurs abdominales importantes, fuite biliaire au niveau des plaies opératoires, hypotension artérielle, difficulté pour s'alimenter, difficulté pour uriner) le patient doit appeler le secrétariat du cabinet (03 21 15 43 88) ou les urgences de l’Hôpital Privé Arras Les Bonnettes
(03 21 60 20 20).
Bibliographie:
- Pelletier G, Muscari F, Payen JL, et al. Recommandations de Pratique Clinique : Prise en Charge de la Lithiase Biliaire ; Société Nationale Française de Gastro-Entérologie. 2011.
- Lithiase biliaire et ses complications; Université Médicale Virtuelle Francophone, 2008-2009.
- Que savoir sur la vésicule biliaire? Clinique Saint Pierre.
- Boillot I. Cholécystectomie pour vésicule lithiasique. Centre Hospitalier Saint Joseph - Saint Luc.
- Vandenbroucke F, Létourneau R, Roy A, et al. Cholécystectomie coelioscopique ambulatoire: expérience d'un an sur des patients non sélectionnes. Journal de chirurgie. 2007; 144(3): 215-218.
- Tarcoveanu E, Bradea C, Moldovanu R. Laparoscopic colecystectomy - surgical technique. Jurnalul de chirurgie (Iasi). 2009; 5(3): 274-290.
