Le cancer colo-rectal
- Qu’est-ce que le cancer colorectal ?
- Quelle est la fréquence du CCR ?
- Quelle est la cause du CCR ?
A priori, quelques gènes qui contrôlent l’activité et la prolifération d’une cellule subissent une mutation et donnent des instructions qui déterminent la multiplication cellulaire anarchique ; donc la cellule anormale, cancéreuse, se divise des millions de fois et produit un group compact de cellules malignes, la tumeur; ensuite les cellules produisent des facteurs de croissance pour les vaisseaux sanguines et donc vont développer leurs propre vaisseaux pour assurer un approvisionnement en oxygène et la tumeur va croitre de plus en plus.
- Quels sont les facteurs de risques pour le CCR ?
- Les facteurs de risques pour les polypes et donc pour le CCR sont :
- âge supérieur à 50 ans;
- le tabagisme et la consommation d'alcool (les personnes qui fument et boivent de l'alcool sont exposées à un risque 4 fois plus élevé que la moyenne);
- alimentation à forte teneur en viande, en graisses et en protéines;
- antécédents de colite ulcéreuse ou de maladie de Crohn;
- antécédents familiaux de polypes, de cancer du côlon ou de cancer des organes reproducteurs chez la femme (cancer de l'ovaire, de l'endomètre ou du sein).
- Quels sont les symptômes du CCR ?
Cependant il dans certains cas il y a des symptomes qui peuvent signalée la présence du CCR :
- Hémorragie / anémie ; La plupart des polypes et des CCR provoquent une hémorragie lente. Le sang se retrouve dans les selles mais il est souvent invisible. Habituellement s’est l’effet des saignements qui se fait sentir par asthénie importante et pâleur, les signes de l’anémie ferriprive (carence en fer).
- Troubles du transit intestinal (transit intestinal irrégulier ou une alternance constipation / diarrhée). Dans certains cas le premier symptome du CCR est l’occlusion.
- Perte de poids
- La douleur est un symptome tardif, est
signifie soit un stade avancé (envahissement d’un autre organe) soit une
complication (occlusion, perforation).
- Comment on peut diagnostiquer le CCR ?
- La recherche du sang dans les selles ; L’interprétation du résultat est réservée au médecin ca un test positif ne signifie pas automatiquement que il y a un CCR.
- La coloscopie : l’exploration visuelle du rectum et du colon par l’intermédiaire d’un endoscope (tube souple composé de fibres optiques). L’examen permet l’observation, la biopsie (prélèvement d’un échantillon du tissue) et l’ablation des polypes.
- Le scanner : est utilisé pour le bilan d’extension (métastases hépatiques et pulmonaires, ganglions lymphatiques) du CCR.
- L’IRM (Imagerie par Résonance Magnétique nucléaire) : est utilisé pour l’étude des tumeurs du rectum.
- Echo
endoscopie : est un examen réservé pour l’étude des tumeurs rectales pour
visualiser l’envahissement pariétal de la tumeur et les adénopathies péri
rectales.
Traitement du CCR
Il y a trois types de traitement possible : la chirurgie, la radiothérapie et la chimiothérapie.
La chirurgie et le traitement recommandé en vue de guérir le CCR ; elle est adressée aux patients attentent de CCR aux stades 1, 2 et 3. Pour les patients diagnostiqués au stade 3 l’intervention chirurgicale est associée avec chimiothérapie et/ou radiothérapie.
Pour les patients diagnostiqués au stade 4 (métastases) la chimiothérapie est le traitement principal. L’intervention chirurgicale et/ou la radiothérapie sont à juger selon les particularités de chaque patient.
Le type de l’intervention chirurgicale varie selon la localisation de la tumeur et du stade du cancer:
Toutes les interventions décrites peuvent être pratiquées par chirurgie ouverte ou par coelioscopie.
Pour certains patients, le rétablissement de la continuité digestive (l’anastomose) est impossible ou fragile et donc une colostomie ou une iléostomie (anus artificiel) temporaire sera indiquée.
Il y a trois types de traitement possible : la chirurgie, la radiothérapie et la chimiothérapie.
La chirurgie et le traitement recommandé en vue de guérir le CCR ; elle est adressée aux patients attentent de CCR aux stades 1, 2 et 3. Pour les patients diagnostiqués au stade 3 l’intervention chirurgicale est associée avec chimiothérapie et/ou radiothérapie.
Pour les patients diagnostiqués au stade 4 (métastases) la chimiothérapie est le traitement principal. L’intervention chirurgicale et/ou la radiothérapie sont à juger selon les particularités de chaque patient.
Le type de l’intervention chirurgicale varie selon la localisation de la tumeur et du stade du cancer:
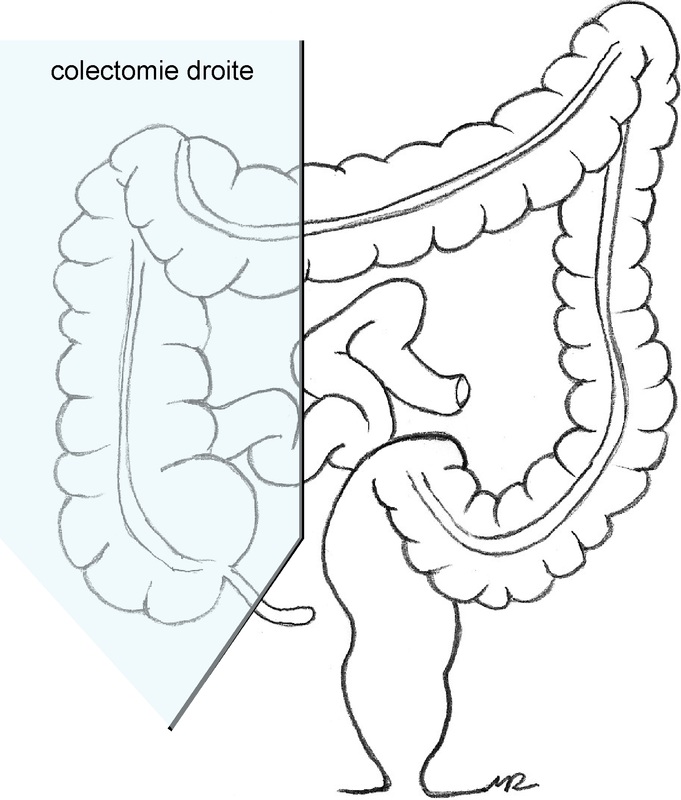
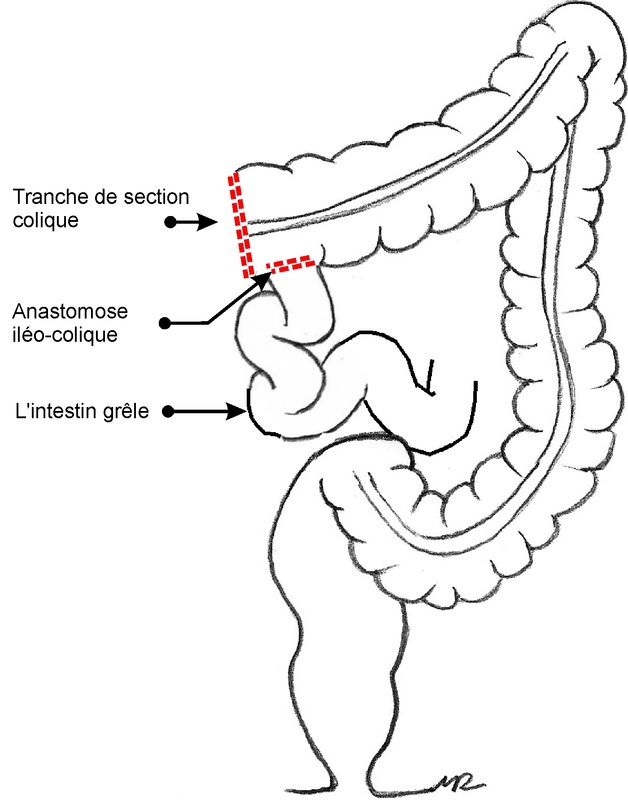
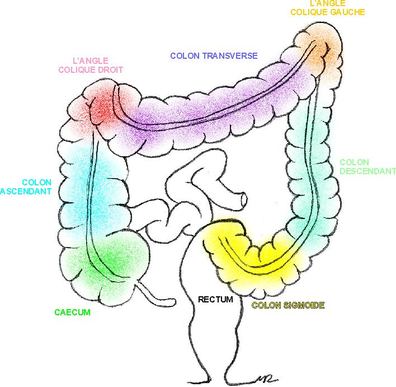
- cancer du colon droit: l’intervention standard est la colectomie droite avec rétablissement de la continuité par anastomose iléo-colique ;
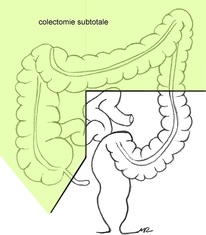
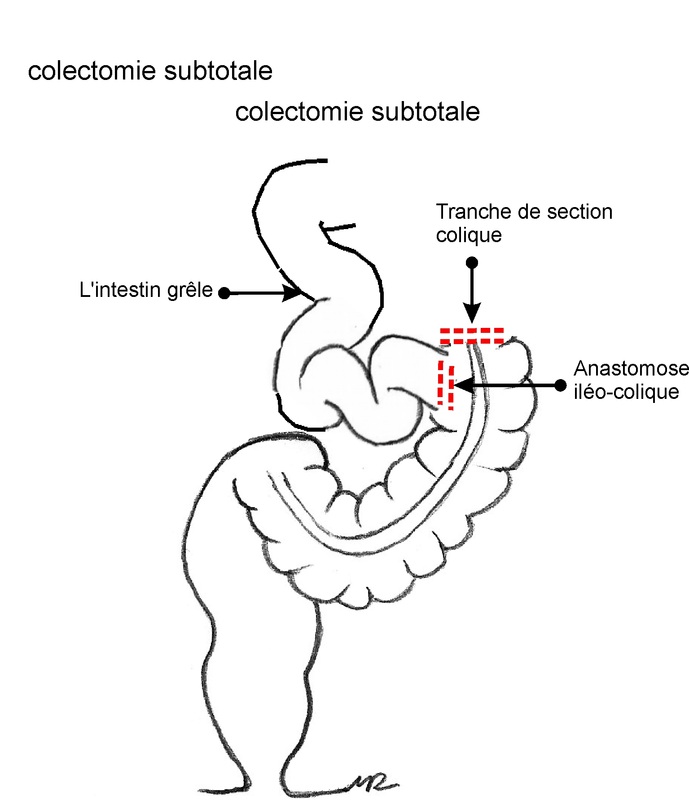
- cancer du colon transverse: l’intervention la plus fréquente est la colectomie subtotale avec rétablissement de la continuité par anastomose iléo-colique ;
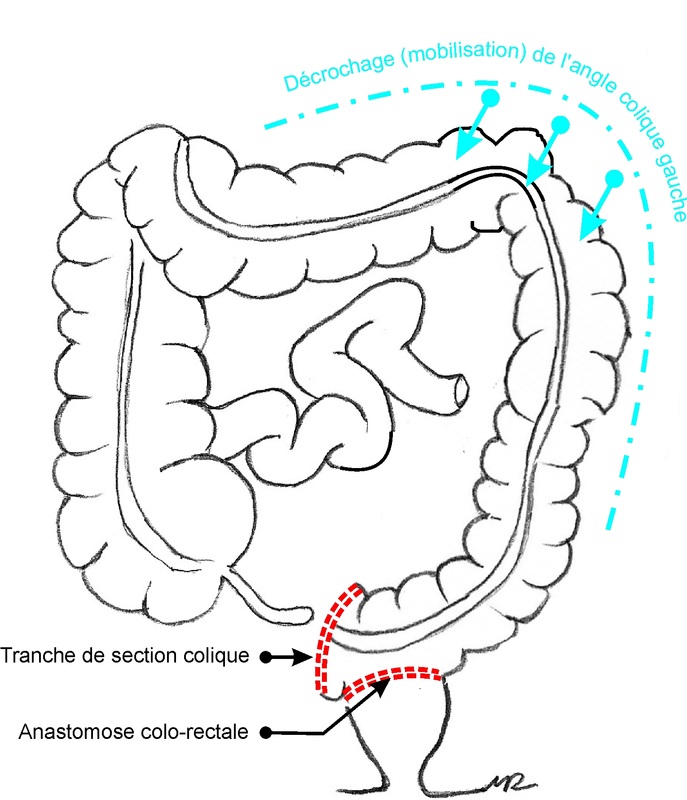
- cancer du colon descendant: selon les conditions locales, il y a 2 possibilités : soit colectomie subtotale / totale avec anastomose iléo-colique/rectale, soit colectomie gauche avec anastomose colo-rectale ;
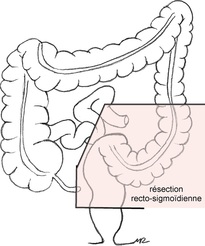
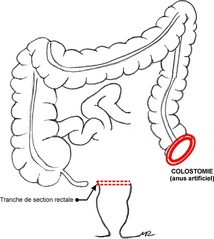
- cancer du colon sigmoïde et du rectum (haut et moyen rectum): résection recto-sigmoïdienne avec anastomose colo-rectale . En urgence, pour les patients graves, une colectomie de type Hartmann avec colostomie terminale peut être pratiquée.
- cancer du bas rectum : résection recto-sigmoïdienne avec anastomose colo-rectale basse ou anastomose colo-anale ;
- cancer du bas rectum avec envahissement du sphincter anal: amputation abdomino-périnéale avec colostomie terminale définitive.
Toutes les interventions décrites peuvent être pratiquées par chirurgie ouverte ou par coelioscopie.
Pour certains patients, le rétablissement de la continuité digestive (l’anastomose) est impossible ou fragile et donc une colostomie ou une iléostomie (anus artificiel) temporaire sera indiquée.
- Quels sont les soins à faire après une opération pour CCR ?
On peut diviser la période post opératoires en trois intervalles :
1) les premières 7-10 jours (J 1 à J 7(10)) - la période post opératoire immédiate ;
2) J 8(11) à J 30 – la période post opératoire intermédiaire ;
3) A partir de J 31 – la période post opératoire tardive.
Pendant l’intervalle post opératoire immédiat le patient est hospitalisé (soit dans le Service de Chirurgie soit dans le Service de Soins Intensifs selon les particularités de l’intervention (le type de l’opération) et du patient (maladies associées, état général, intervention en urgence etc.)) et attentivement surveillé : surveillance de la tension artérielle, pulsations, ECG, le niveau de l’oxygénation du sang (oxymétrie), diurèse, température, constantes biologiques etc.
Les antibiotiques sont administrés selon les particularités de chaque patient. La prophylaxie de la maladie thromboembolique est pratiquée pour touts les patients.
Selon le type de l’intervention une sonde gastrique peut être mise en place et gardée pour quelques jours.
L’alimentation commence après la reprise du transit pour les gaz ; les premiers repas consistent en bouillon de légumes, yaourt et compote ; ensuite on augmente l’alimentation avec de purées de légumes, fromage blanc et viande blanche (blanc de poulet). Après le transit et complètement rétabli et la tolérance digestive et bonne le repas devient normal.
Pendant la période post opératoire intermédiaire, le patient est souvent sortie de la clinique ou transféré dans un service de Soins de Suites et Récupération (convalescence). A priori, le patient a récupéré sa tolérance digestive et il a une alimentation normale. Il commence à récupérer ses capacités physiques. Selon le type de l’opération et les co morbidités la surveillance de certains paramètres peut être nécessaire.
La période post opératoire tardive : à priori, le patient a complètement récupéré ses capacités physiques. Il a une alimentation et une vie normale.
Selon le type, le stade et la localisation du CCR, un traitement adjuvant (chimiothérapie, radiothérapie) peut être nécessaire.
Touts les patients ayant subi une intervention pour CCR sont suivis.
La surveillance après une opération pour CCR est assurée conjointement avec les confrères oncologues et gastro-entérologues. Des examens périodiques sont nécessaires (bilan sanguin, marqueurs tumoraux, scanner, coloscopie) selon les particularités de chaque patient.
- Quelles sont les complications opératoires après les résections coliques ?
1) complications liées à toute chirurgie abdominale: réaction à l’anesthésie (allergie, autre réactions indésirables aux médicaments etc.); phlébite, embolie pulmonaire; hémorragie; infection sur incision, cathéter, drain ou sonde; occlusion et bride intra-péritonéale.
2) défaut de cicatrisation anastomotique post-opératoire avec abcès profond ou péritonite post-opératoire pouvant nécessiter un traitement complémentaire radiologique ou chirurgical avec éventualité d’anus artificiel temporaire.
La morbidité (les complications) et la mortalité après la résection colique est variable; le taux de complications / mortalité augmente avec l'âge, les comorbidités et si l’opération est effectuée au cours d'une complication.
Bibliographie
1. Julien M, Bloch J, Goulard H, Ancelle-Park R. Le cancer colorectal en France. Institut de veille sanitaire, 2006.
\http://www.invs.sante.fr/publications/2006/cancer_colorectal/cancer_colorectal.pdf
2. * * *. Le cancer colorectal. Institut National du Cancer. www.e-cancer.fr
http://www.e-cancer.fr/depistage/depistage-du-cancer-colorectal/espace-grand-public/le-cancer-colorectal
3. * * * Le cancer du colon, www.doctissimo.fr.
http://www.doctissimo.fr/html/dossiers/cancer_colon/sa_5402_colon_chiffres.htm
4. * * * Le cancer du colon, 1996-2013 MediResource, www.sante.canoe.com
http://sante.canoe.ca/condition_info_details.asp?disease_id=35
5. Moldovanu R, Dimofte G, Stefan I et al. Right colon cancer – clinicopathological findings. Chirurgia. 2012; 107(3) : 314-321.
http://www.revistachirurgia.ro/pdfs/2012-3-314.pdf
6. Jeong DH, Hur H, Min BS, et al. Safety and feasibility of a laparoscopic colorectal cancer resection in elderly patients. Ann Coloproctol. 2013; 29(1): 22-27. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3624984/pdf/ac-29-22.pdf
7. Lin SC, Chen PC, Lee CT, et al. Routine defunctioning stoma after chemoradiation and total mesorectal excision: A single-surgeon experience. World J Gastroenterol. 2013; 19(11): 1797-1804.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3607756/pdf/WJG-19-1797.pdf
8. Fernandes R, Shaikh I, Doughan S. Outcomes of elective laparoscopic colorectal operations in octogenarians at a district general hospital in South East England. World J Gastrointest Surg. 2013; 5(1): 9-11.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3600565/pdf/WJGS-5-9.pdf
9. Goldsbury D, Harris M, Pascoe S, et al. The varying role of the General Practitioner in the pathway between colonoscopy and surgery for colorectal cancer: a retrospective cohort study. BMJ Open. 2013; 3(3). pii: e002325.
http://bmjopen.bmj.com/content/3/3/e002325.full.pdf+html
10. Scheer A, Auer RAC. Surveillance after Curative Resection of Colorectal Cancer. Clin Colon Rectal Surg. 2009; 22(4): 242–250.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2796101/pdf/ccrs22242.pdf
1. Julien M, Bloch J, Goulard H, Ancelle-Park R. Le cancer colorectal en France. Institut de veille sanitaire, 2006.
\http://www.invs.sante.fr/publications/2006/cancer_colorectal/cancer_colorectal.pdf
2. * * *. Le cancer colorectal. Institut National du Cancer. www.e-cancer.fr
http://www.e-cancer.fr/depistage/depistage-du-cancer-colorectal/espace-grand-public/le-cancer-colorectal
3. * * * Le cancer du colon, www.doctissimo.fr.
http://www.doctissimo.fr/html/dossiers/cancer_colon/sa_5402_colon_chiffres.htm
4. * * * Le cancer du colon, 1996-2013 MediResource, www.sante.canoe.com
http://sante.canoe.ca/condition_info_details.asp?disease_id=35
5. Moldovanu R, Dimofte G, Stefan I et al. Right colon cancer – clinicopathological findings. Chirurgia. 2012; 107(3) : 314-321.
http://www.revistachirurgia.ro/pdfs/2012-3-314.pdf
6. Jeong DH, Hur H, Min BS, et al. Safety and feasibility of a laparoscopic colorectal cancer resection in elderly patients. Ann Coloproctol. 2013; 29(1): 22-27. http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3624984/pdf/ac-29-22.pdf
7. Lin SC, Chen PC, Lee CT, et al. Routine defunctioning stoma after chemoradiation and total mesorectal excision: A single-surgeon experience. World J Gastroenterol. 2013; 19(11): 1797-1804.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3607756/pdf/WJG-19-1797.pdf
8. Fernandes R, Shaikh I, Doughan S. Outcomes of elective laparoscopic colorectal operations in octogenarians at a district general hospital in South East England. World J Gastrointest Surg. 2013; 5(1): 9-11.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3600565/pdf/WJGS-5-9.pdf
9. Goldsbury D, Harris M, Pascoe S, et al. The varying role of the General Practitioner in the pathway between colonoscopy and surgery for colorectal cancer: a retrospective cohort study. BMJ Open. 2013; 3(3). pii: e002325.
http://bmjopen.bmj.com/content/3/3/e002325.full.pdf+html
10. Scheer A, Auer RAC. Surveillance after Curative Resection of Colorectal Cancer. Clin Colon Rectal Surg. 2009; 22(4): 242–250.
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2796101/pdf/ccrs22242.pdf